| Valoración geriátrica integral en adultos mayores hospitalizados a nivel nacional
Dres. Luis Varela Pinedo (*), Helver Chávez Jimeno
(**), Antonio Herrera Morales (***),
Pedro Ortiz Saavedra (****) y Oscar Chigne Verástegui (****)
Resumen
Conocer el perfil de los síndromes y problemas geriátricos,
así como la situación funcional, mental y social de los
adultos mayores internados en los servicios de medicina de los hospitales
en el Perú. Se incluyeron 400 pacientes de 60 años o más
internados en los servicios de medicina interna de distintos hospitales
a nivel nacional, durante el periodo de Febrero a Octubre del 2003, a
quienes se les aplicó el Addedum VGI (instrumento para realizar
una valoración geriátrica integral). La edad promedio fue
de 74.68 años, predominando el sexo femenino con un 50.5%, el
número de síndromes fue de 4.19 (d.s. = +/-2.44). Se encontró una
frecuencia de alteraciones de cavidad oral en 98%; deprivación
sensorial, 82.5%; malnutrición, 68.22%; incontinencias, 54%; insomnio,
52.72%; caídas, 39.75%; mareos, 39%; constipación, 37.25%;
prostatismo en un 31.25%; confusión aguda o delirio, 28.25%; inmovilización
22%; úlceras de presión, 15.75%; síncope, 14.25%
y ortostatismo en un 10.25%. La autonomía funcional fue de 53%,
el deterioro cognitivo en un 22.11%, la depresión fue de 15.97%
y una situación socio-familiar buena o aceptable sólo se
presenta en un 26.63%. Los adultos mayores hospitalizados presentan una
gran cantidad de síndromes y problemas geriátricos que
muchas veces son pasados por alto, aumentando la frecuencia de la mayoría
de estos con la edad. La situación socio-familiar de estos pacientes
es en la mayoría de casos incierta y en muchos casos precaria.
Palabras clave: Valoración, Geriátrica, Integral.
Summary
Known the profile of geriatric syndromes and problems, and the functional,
mental and social status of the elder hospitalized patients in the medicine
services of Peruvian hospitals. We included 400 elderly hospitalized
patients from many hospitals of Peru between February and October 2003.
We realized an Integral Geriatric Assesment using the instrument VGI
Addedum. The mean age was 74.68 years, 50.5% were female, the number
of syndromes per patient was 4.19 (SD = +/- 2.44). The Oral cavity alterations
was 98%; sensorial deprivation, 82.5%; malnutrition, 68.22%; incontinence,
54%; insomnia, 52.72%; falls, 39.75%; dizziness, 39%; constipation, 37.25%;
prostatic symptoms, 31.25%; delirium, 28.25%; immobilization 22%; pressure
sores, 15.75%; syncope, 14.25% and orthostatism in 10.25%. The functional
dependence was 47%, the cognitive impairment was 22.11%, depression was
15.97% and only 26.6% had a good social-familiy situation. The elder
hospitalized patients present a great number of geriatric syndromes and
problems that many times are over looked. The mayority of this syndromes
increase with age. The social-familiy situation of this patients is uncertain
and in some cases precarious.
Key words: Integral, Geriatric, Assessment.
Introducción
Las características especiales del adulto mayor y la forma especial
de presentación de sus enfermedades, hicieron necesaria una modificación
sustancial de los modelos tradicionales de valoración clínica
(1,2,3).
La OMS reconoce la importancia de la Valoración Geriátrica
y menciona que la mejor manera de medir la salud en los ancianos es en
términos de función (4).
Rubenstein, Stuck y col. confirmaron la efectividad de la valoración
geriátrica en los años 80. Estos trabajos demostraron las
ventajas que ofrece la Valoración Geriátrica Integral y
la intervención posterior con respecto a la reducción de
la mortalidad, mayor precisión diagnóstica, mejoría
del estado funcional, utilización correcta de recursos, disminución
de hospitalización, y de reingresos hospitalarios, especialmente
en los ancianos más frágiles (1,5,6).
En este contexto podemos definir la valoración geriátrica
integral (VGI) como "un proceso diagnóstico evolutivo multidimensional
e interdisciplinario, diseñado para identificar y cuantificar
los problemas físicos, funcionales, psíquicos y sociales
que puedan presentar los adultos mayores, especialmente los más
frágiles, con el propósito de desarrollar un plan individualizado
de cuidados integrales, que permita una acción preventiva, terapéutica,
rehabilitadora y de seguimiento, con la óptima utilización
de recursos a fin de lograr el mayor grado de autonomía.
En las tres últimas décadas, nuestro país ha experimentado
un sostenido envejecimiento de su población. De 5.4 % de
adultos mayores en el año de 1970 a 7 %, se estima que hemos pasado
a un 7.5% para el 2004 (2,079,135 personas de 60 años a más).
Para el 2025 se estima que la población adulta mayor alcanzará el
12.4 %. (7,8).
Según la Organización Panamericana de la Salud, los países
andinos (Perú, Bolivia, Colombia, Ecuador y Venezuela), se verán
afectados por el envejecimiento de su población, la cual se duplicará en
las próximas dos décadas (9).
La Valoración Geriátrica Integral debe implementarse en
el Perú, tanto en la atención primaria de salud como en
los hospitales y fuera de ellos. La razón fundamental es que estamos
atravesando por una transición demográfica y epidemiológica
nunca antes vívida en nuestra nación. Como país
subdesarrollado aun no están preparados para afrontar la problemática
que traen consigo el envejecimiento y las enfermedades crónicas
no transmisibles y discapacitantes. Diferente fue la situación
de los países desarrollados de Norteamérica y Europa quienes
enriquecieron primero para luego envejecer (3,10).
En el año 1999 se propuso por primera vez en el Perú la
VGI por parte de Varela y col; para la atención de los pacientes
adultos mayores del Hospital Nacional “Cayetano Heredia”.
Desde entonces el Addendum VGI ha sido incorporado a la historia clínica
convencional en dicho hospital y otros centros asistenciales demostrando
su gran utilidad; además de servir de modelo para el Plan Piloto
Nacional del Programa del adulto mayor del Ministerio de Salud (MINSA)
que viene ejecutando la DISA II -Lima Sur (11-15).
El objetivo principal del presente estudio es conocer el perfil de los
síndromes y problemas geriátricos, así como la
situación funcional, mental y social de los adultos mayores
hospitalizados en los servicios de Medicina de los diferentes hospitales
de nuestro país.
Material y métodos
Se realizó un estudio descriptivo, de corte transversal, en una
población de pacientes adultos mayores de 60 años a más,
hospitalizados en los servicios de medicina, de diversos hospitales dependientes
del Ministerio de Salud y de la Seguridad Social (EsSalud) ubicados en
las tres regiones naturales del país.
Se usó el método de muestreo por clusters para hallar
la muestra representativa de la población objetivo, para lo cual
se trabajó con todos lo hospitales de las capitales de departamentos
y de determinadas provincias cuyos servicios de salud eran de similar
magnitud a los primeros. El total de hospitales que ingresaron
al estudio fue de catorce.
El número estimado de camas en los servicios de medicina ocupadas
por pacientes adultos mayores de los hospitales fue de 953, asimismo
se determinó las unidades geográficas y sus poblaciones,
eligiéndose como patrón la mas pequeña de las unidades.
Se trabajó con una prevalencia estimada de presentación
de los síndromes y problemas geriátricos del 50%, un coeficiente
de error del 5%, y un intervalo de confianza de 95%. El tamaño
calculado de la muestra fue de 275 pacientes; sin embargo, se trabajó con
400 pacientes, con la finalidad de aumentar la confiabilidad del estudio.
El instrumento usado para realizar la Valoración Geriátrica
Integral fue el Addendum VGI validado por Varela y col. Este instrumento
considera el uso de las principales escalas de valoración usadas
internacionalmente, tanto para valorar los síndromes y problemas
geriátricos como para la evaluación cognitiva, afectiva,
funcional y social (12).
Para la Valoración Cognitiva se usó el cuestionario de
salud mental de Pfeiffer, con el puntaje mayor o igual a 5 para definir
a los pacientes con demencia moderada a severa; la valoración
afectiva se realizó mediante la escala geriátrica de depresión
de Yesavage de 15 puntos (depresión establecida un puntaje mayor
o igual a 10 puntos). Para la valoración funcional se usó el índice
de las actividades básicas de la vida diaria de Katz, considerándose
tres categorías, independiente o autónomo, dependiente
parcial y dependiente total. Con respecto a la valoración del
riesgo de úlceras de decúbito se usó la escala de
Norton. La valoración social fue hecha con la escala de valoración
socio-familiar modificada.
La ubicación geográfica por muestreo de los diferentes
hospitales fue la siguiente: en la costa se trabajó en los hospitales
de las ciudades de Chiclayo, Chimbote, Huacho, Ica, Lima, Trujillo y
Tumbes; en la sierra se trabajó en los hospitales de Arequipa,
Cusco, Huamanga, Huancayo, Jauja y Puno y por último en la selva
la ciudad de Iquitos.
La Valoración Geriátrica Integral, fue realizada por médicos
que tenían experiencia en el uso de este instrumento por trabajos
previamente ejecutados.
Se trabajó en una base de datos del programa Excel 2000 al inicio
para luego transferir la información al programa estadístico
EPI - INFO 2002 (2ª revisión) en el cual se realizó el
análisis estadístico respectivo. Se uso el Chi-cuadrado
para la comparación entre variables categóricas, el T-test
para comparar una variable contínua con una dicotómica
y análisis de varianza para la comparación de variables
continúas con variables con más de dos categorías.
Se considero como diferencia estadísticamente significativa una
p <= 0.05.
Resultados
Se evaluaron un total de 400 pacientes hospitalizados en los diferentes
servicios de medicina de los hospitales del país durante los meses
de febrero a octubre del 2003. El 61.25% fueron pacientes de los hospitales
del MINSA y 38.75% de los hospitales de EsSalud. Las características
socio-demográficas se encuentran en la Tabla.1. La distribución
por grupos etáreos fue como sigue: de 60 a 69 años, 125
pacientes (31.25%); de 70 a 79, 159 pacientes (39 %) y de 80 años
a más, 119 (29.75 %).
| tabla 1 |
| CARACTERISTICAS SOCIO DEMOGRAFICAS DE LOS PACIENTES ADULTOS MAYORES
HOSPITALIZADOS A NIVEL NACIONAL |
|
|
| Edad |
74.68 años |
| Media |
+ / - 8.84 años |
| D.E. |
|
|
| Sexo |
|
|
| Femenino |
202 |
50.50% |
| Masculino |
198 |
49.50% |
| Estado Civil |
|
|
| Casado |
202 |
50.50% |
| Viudo |
152 |
38.00% |
| Soltero |
35 |
8.75% |
| Divorciado |
9 |
2.25% |
| Desconocido |
2 |
0.50% |
| Grado de Instruccion |
|
|
| Analfabeto |
142 |
35.50% |
| Primaria |
170 |
42.50% |
| Secundaria |
53 |
13.25% |
| Superior |
35 |
8.75% |
| Sistema de salud |
|
|
| MINSA |
245 |
61.25% |
| EsSalud |
155 |
38.75% |
| Región Geográfica |
|
|
| Costa |
269 |
67.25% |
| Sierra |
116 |
29.00% |
| Selva |
15 |
3.75% |
|
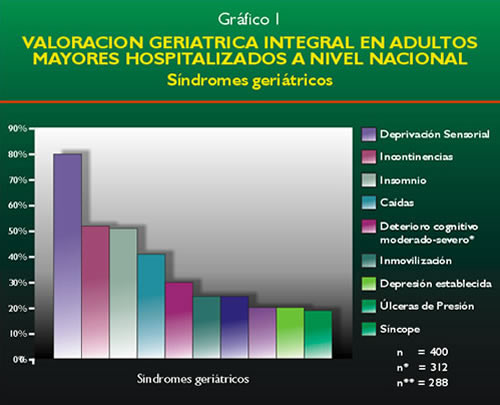
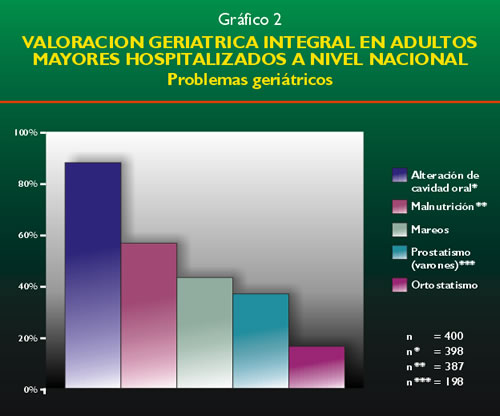
El número de síndromes geriátricos por paciente
fue en promedio de 4.19 (ds = +/- 2.44); estos así como los Problemas
Geriátricos se muestran en los gráficos 1 y 2 respectivamente.
Se encontró una frecuencia de alteraciones de la cavidad oral
en 98%; de deprivación sensorial, 82.5%; de malnutrición,
68.22%; de incontinencias, 54%; de insomnio, 52.72%; de caídas,
39.75%; de mareos, 39%; de constipación, 37.25%; prostatismo en
un 31.25%; confusión aguda o delirio, 28.25%; deterioro cognitivo,
22.11%; inmovilización 22%; depresión establecida, 15.97%; úlceras
de presión, 15.75%; síncope, 14.25% y ortostatismo en un
10.25%.
Se encontró que el 31.5% de pacientes hospitalizados tiene alto
riesgo de desarrollar úlceras de presión durante la hospitalización
aguda, según la valoración hecha mediante la Escala de
Norton, mientras que sólo el 11.3 % de pacientes tuvo un riesgo
moderado y el 57.2% un riesgo mínimo o inexistente. Se observó además
que a medida que avanza la edad existe mayor riesgo de desarrollar úlcera
de presión (p < 0.000).
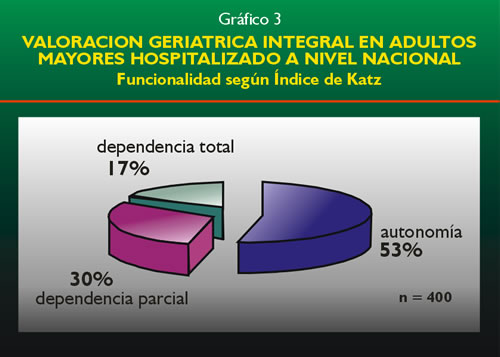
Los resultados de la Valoración Funcional mediante la Escala
de KATZ se muestran en el gráfico 3. Se encontró que el
53.5% de los pacientes había sido independiente para desarrollar
sus Actividades Básicas de la Vida Diaria (ABVD), justo antes
de su ingreso a alguno de los establecimientos de salud, asimismo encontramos
que el 29.5% presentaba dependencia parcial y el 17% de los pacientes
había llegado con dependencia total para las ABVD. El bañarse
y el vestirse fueron las ABVD más comprometidas en los pacientes
dependientes, parciales o totales, alcanzando cifras del orden del 44.5%
y 39% respectivamente, mientras que la continencia y la alimentación
fueron las ABVD más preservadas, 24.5% y 21.5% respectivamente.
Se encontró mayor grado de dependencia en los pacientes de 80
años a más (p < 0.001).
| tabla 2 |
| relacion entre
sindromes geriatricos y grupos etareos en el adulto mayor hospitalizado
a nivel nacional |
| |
Número de pacientes |
60 - 69 años % |
70 - 79 años % |
80 - 89 años % |
P |
|
| Confusión Aguda |
113 |
19.47% |
35.40% |
45.13% |
0.001 |
| Deprivación Visual |
281 |
28.11% |
38.08% |
33.81% |
0.015 |
| Deprivación Auditiva |
163 |
19.02% |
39.88% |
41.10% |
0.001 |
| Síncope |
57 |
24.56% |
52.63% |
22.81% |
0.074 |
| Caídas |
159 |
22.01% |
44.65% |
33.33% |
0.005 |
| Insomnio |
211 |
28.44% |
39.81% |
31.75% |
0.405 |
| Inmovilización |
88 |
20.45% |
25.00% |
54.55% |
0.001 |
| Incontinencia Urinaria |
212 |
23.58% |
37.26% |
39.15% |
0.001 |
| Incontinencia Fecal |
70 |
22.86% |
25.71% |
51.43% |
0.001 |
| Constipación |
149 |
23.49% |
38.26% |
38.26% |
0.006 |
| Úlceras de Presión |
63 |
20.63% |
31.75% |
47.62% |
0.003 |
| Depresión Establecida |
45 |
31.11% |
55.56% |
13.33% |
0.124 |
| Deterioro Cognitivo |
69 |
10.14% |
43.03% |
47.83% |
0.001 |
|
En la tabla 2 se muestra la distribución de los Síndromes
Geriátricos en relación a los diferentes grupos etáreos.
Se encontró asociación estadística significativa
entre edad y los siguientes síndromes geriátricos: deprivación
sensorial, delirio, inmovilización, incontinencias, constipación,
caídas y úlceras de presión. Se encontró que
conforme avanza la edad existe mayor número de síndromes
geriátricos (p < 0.000) y que las mujeres tienen mayor cantidad
de síndromes geriátricos que los varones (4,64 y 3,98 síndromes
respectivamente ).
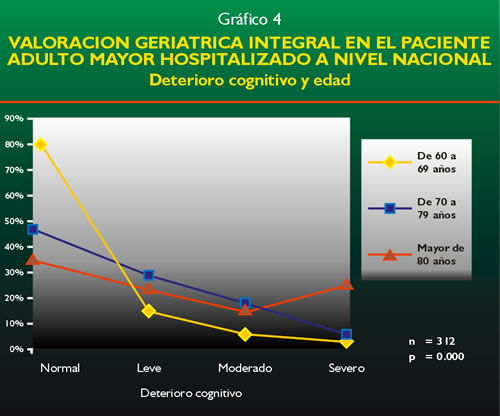
La Valoración Cognitiva se muestra en el gráfico 4. Se
encontró que 69 pacientes tuvieron deterioro cognitivo moderado
a severo y estás condiciones fueron más frecuentes en el
grupo de mayor edad (p < 0.000).
El 26,63% de los pacientes presentó una situación socio-familiar
buena o aceptable, un 49.25% se encontró en situación de
riesgo social y un 24,12% en problema social. Se encontró que
el 79.59% de los pacientes del MINSA presentaban riesgo o problema social,
contra el 61.29% de los de EsSalud, existiendo un mayor riesgo o problema
social en los de MINSA (p < 0.000).
Discusión La Valoración Geriátrica Integral es la piedra angular
de la medicina geriátrica, pues nos permite descubrir problemas
tratables no diagnosticados, aparte de identificar las molestias específicas.
Del mismo modo esta "tecnología" clínica geriátrica
ayuda, a ubicar a los pacientes, en el lugar más apropiado, que
favorezca su recuperación y reinserción a la sociedad,
o simplemente para mantenerlo tan activo como sea posible, mediante la
prevención o el tratamiento de sus enfermedades crónicas
potencialmente limitantes, a fin de que no signifiquen una carga para
la familia o el estado, sino más bien que contribuyan como fuerza
laboral en el país.
Nuestro estudio al igual que los numerosos trabajos nacionales y extranjeros,
identificó múltiples síndromes y problemas geriátricos
en cada una de las esferas de la VGI.
Se encontró que el promedio de edad de los pacientes estudiados
fue de 74.68 años, en contraste con los 70 años de promedio
de vida de la población general; este margen encuentra su explicación
en la alta demanda de internamiento de los subgrupos etáreos de
mayor edad; así tenemos por ejemplo que mientras los pacientes
de 80 años a más hospitalizados alcanza el 30 %, este mismo
subgrupo solamente representa al 10% de la población adulta mayor
del país (7, 8).
La alta tasa de analfabetismo encontrada en los pacientes adultos mayores
hospitalizados, es prácticamente similar a la que existe en la
población general de la misma edad (35%). Nuestro vecino país
del sur, Chile, tiene actualmente sólo el 5.4% de analfabetos
en su población nacional y el 17 % en su población adulta
mayor. El conocer nuestra realidad es fundamental para poder desarrollar
también nuestros propios mecanismos y sistemas de trabajo, así como
desarrollar instrumentos de VGI adaptados a nuestro medio (16 ).
No hemos encontrado trabajos nacionales similares, por lo que en que
el resto de la discusión sólo haremos referencias comparativas
a algunas series aisladas nacionales y otras extranjeras.
El síndrome geriátrico más frecuente, fue la deprivación
sensorial (82.5%), valor muy similar al encontrado por Villar (88%).
El 70.25% de los pacientes tuvieron deprivación visual y 40,75%
compromiso auditivo. En otros países la prevalencia varia ampliamente
tanto para la deprivación visual 18% a 42% como para la deprivación
auditiva, 16.4% a 64%. Lo que muestra similitud con las series extranjeras
es que la deprivación sensorial aumenta conforme se incrementa
la edad y que esta lleva a una limitación funcional, cognitiva,
afectiva y de aislamiento social (17-20).
En nuestro trabajo se encontró que la frecuencia del síndrome
de incontinencia urinaria y fecal en conjunto, alcanza la cifra de 54%,
siendo la incontinencia urinaria mucho más frecuente que la fecal
(53% y 17.5% respectivamente), valores similares a los reportados en
trabajos nacionales y extranjeros. También se halló que
la frecuencia de este síndrome es mayor en el sexo femenino y
aumenta con la edad tal como se describe en la literatura (16, 21-24).
Los trastornos del sueño tienen alta prevalencia entre la población
adulta mayor. En nuestro estudio se encontró que el insomnio alcanzó una
frecuencia de 52.72%, valor que se encuentra entre los rangos hallados
en diversos estudios; sin embargo cuando se comparó con los diferentes
subgrupos etáreos no se halló diferencia significativa
(7,8).
Uno de los grandes síndromes geriátricos es el de las
caídas. La gran cantidad de estudios al respecto presentan frecuencias
de caídas en el último año que van desde el 25%
al 50% para adultos mayores. Este síndrome representa la causa
principal de muerte accidental, morbilidad y admisiónes en los
pacientes adultos mayores. Nuestro estudio encontró una frecuencia
de 39.75% siendo mas alta en el sexo femenino y en los mayores de 70
años. Es importante señalar, sin embargo, que en la mayoría
de los casos las caídas son susceptibles de prevención,
para de esa manera evitar las fracturas; este evento puede terminar en
la incapacidad total o en el fallecimiento del paciente (25-27).
La constipación es uno de los síndromes más frecuentes
del aparato digestivo en la práctica geriátrica. En nuestro
estudio encontramos que la constipación tuvo una frecuencia de
37.35%, similar a la encontrada en las series locales. La importancia
de su diagnóstico es que se puede prevenir y de esta manera evitar
importantes complicaciones como la impactación fecal, megacolon
idiopático, hernias, delirio y enfermedad diverticular (12,14).
El delirio es otro de los grandes síndromes geriátricos,
alcanzando una frecuencia de 28.25% en el presente trabajo; siendo el
resultado similar a los hallados en series nacionales y extranjeras.
La identificación de este síndrome es muy importante
por el sub-diagnóstico que existe y la característica ondulante
del mismo; su adecuada detección, enfoque y manejo se relaciona
a la disminución de la morbi-mortalidad del paciente (14, 28-30).
La inmovilización contribuye a la pérdida de independencia,
institucionalización y otras complicaciones co-mórbidas.
En el presente estudio encontramos este síndrome en un 22% de
los pacientes. Este elevado valor nos debe obligar a tomar medidas institucionales
(unidades arquitectónicas, equipamiento, personal capacitado)
y de acción multidisciplinaria (21).
Las úlceras de presión se encuentran con una frecuencia
de 15.75% en el presente estudio. Su prevalencia a nivel hospitalario
y de residencias geriátricas varía entre 2 a 25%, siendo
el costo anual de estas lesiones en Estados Unidos de los 1.3 billones
de dólares. Por otro lado el riesgo encontrado de desarrollo de úlcera
de presión (escala de Norton) alcanza 11,3% de riesgo moderado
y un 31% de riesgo alto; estos resultados, al igual que en la inmovilización,
nos debe llevar a tomar medidas institucionales y multidisciplinarias
(21, 31, 32).
Datos del estudio de Framinghan revelan un incremento en la prevalencia
del síncope con la edad. Aproximadamente entre el 2% y el 6% de
los ingresos hospitalarios se deben a este síndrome. El 80% de
estos casos afectan a pacientes de 65 años de edad o más;
este problema al igual que los mareos puede tener consecuencias importantes
tales como caídas, fractura, hematoma subdural, dependencia funcional
y muerte. En nuestro estudio la prevalencia de síncope es de 14.25%
y de 39% para los mareos (21) .
El "Mini-Nutritional Assessment" es uno de los instrumentos
utilizados para aproximarse al estado nutricional del adulto mayor. En
el presente estudio sólo se ha utilizado como parámetro
de referencia el índice de masa corporal (IMC) con lo que se encuentra
una frecuencia de malnutrición (bajo peso y sobrepeso) del 68.22%.
Es difícil comparar este valor dada la falta de referencias nacionales
y porque los valores de normalidad no están estandarizados para
la población adulta mayor. Se encontró también que
un 98% eran edentulos parciales o totales, es decir presentaban trastornos
de cavidad oral, esta elevada frecuencia podría ser un factor
relacionado con la malnutrición encontrada (25).
Otro problema encontrado en nuestro estudio es el prostatismo con una
frecuencia de 39% y que aumenta más con la edad; resultados similares
a los encontrados en otros estudios (14, 21).
La depresión permanece como uno de los síndromes geriátricos
más difíciles de reconocer y tratar. Los pacientes adultos
mayores con depresión, incluso si los síntomas no logran
cumplir los criterios completos para depresión mayor, están
en riesgo de una disminución de las esferas cognitiva y funcional
por lo que es importante evaluar esta patología. En nuestro estudio
se encontró una prevalencia de depresión establecida de
15.97%, valor dentro de los rangos descritos en otros trabajos (20, 21,
26, 33).
Un mito común es que el envejecimiento es sinónimo de déficit cognitivo, esto no es necesariamente cierto aunque si
se ha encontrado que la demencia aumenta con la edad. Para nuestro estudio
el instrumento utilizado debido a las altas tasas de analfabetismo y
baja escolaridad, fue la prueba de Pffeifer. No fue posible analizar
resultados del mini-mental por el escaso número de pacientes que
respondieron a esta prueba. Un 22.11% de nuestros pacientes presentaban
este síndrome, el cual requiere mayor estudio para dar con el
diagnóstico final (20).
La evaluación de la capacidad funcional es el centro de la valoración
del adulto mayor. La pérdida de la funcionalidad es con frecuencia
la única manifestación de diversas enfermedades y es un
factor determinante de su calidad de vida. El compromiso funcional puede
estar presente desde 5% en el adulto mayor joven, hasta en 50% o más
en mayores de 80 años. Desde el punto de vista económico,
los pacientes que llegan al hospital con pérdida de su funcionalidad
son más costosos que los que ingresan con total autonomía.
Nosotros encontramos que la pérdida de una o más ABVD fue
del 47% (17% para la dependencia total), cifras elevadas si se compara
con las series norteamericanas; pero muy cercanas a los valores encontrados
en estudios nacionales; del mismo modo coincidimos con todos en que este
problema es más frecuente en los pacientes mayores de 80 años.
Es importante señalar que durante la hospitalización, los
pacientes adultos mayores, especialmente los ancianos frágiles,
pierden cierto grado de funcionalidad, generando así mayor estancia
hospitalaria por diversas complicaciones (14, 20, 21, 34, 35).
Nuestro estudio encontró que los pacientes de EsSalud presentan
un mayor grado de dependencia funcional que los de MINSA, esta información
requiere un mayor estudio. También se encuentra que los pacientes
de la región Selva presentaban un mayor grado de compromiso funcional
con respecto a los que habitan en la Costa y la Sierra; sin embargo esto
debería corroborarse con futuros estudios, debido a que la escasa
muestra de la Selva no es representativa de la región.
Se encontró que sólo un 26.63% no tiene riesgo social
y el 73% de pacientes adultos mayores hospitalizados presenta riesgo
o problema social; siendo los pacientes de MINSA los que presentan mayores
problemas sociales en comparación con los de EsSalud. La situación
en general refleja la elevada pobreza y malas condiciones de vida en
los adultos mayores (8).
En experiencias previas se encontró que la polifarmacia es frecuente
en los pacientes hospitalizados, sin embargo, en el presente estudio
no se ha obtenido una información exacta de la misma y se requiere
una metodología mas detallada para su correcta evaluación.
El presente trabajo contribuye a demostrar la alta frecuencia de los
síndromes y problemas geriátricos, así mismo, el
grado de funcionalidad y nivel cognitivo, afectivo y de soporte social
en la población adulta mayor hospitalizada en el país.
El siguiente paso debería ser la intervención como un manejo
multi e interdisciplinario, con sistemas integrados de atención
primaria y hospitalaria que incluya la implementación de servicios
de geriatría que cuenten con niveles asistenciales, como unidad
de agudos, mediana y larga estancia, hospital de día y que tengan
atención geriátrica domiciliaria. Finalmente debemos mencionar
que el sistema de salud debe desarrollar programas de promoción
y prevención de la salud en todas las etapas de ciclo vital y
alcanzar un envejecimiento saludable y activo (36-38).
Bibliografía
- Redín, JM. Valoración geriátrica integral (I): Evaluación del paciente geriátrico y concepto de fragilidad;
Anales del sistema Sanitario de Navarra 1999;22 (1).
- Tallis, RC; Fillit, HM. Brocklehurst's textbook of geriatric medicine
and gerontoly 6th edition, Churchill Livingston; 2003; 291-9.
- Flacker, JM. What is a geriatric syndrome anyway?. J Am Geriatr Soc
2003;51(4):574-75.
- Marin, P. Fragilidad en el adulto mayor y valoración geriátrica
integral; Boletín de la escuela de medicina Pontificia Universidad
Católica de Chile 2000;29 (1 -2).
- Stuck, AE; Siu, AL; Wieland, D; Rubenstein, LZ. Comprehensive geriatric
assessment: a meta-analysis of controlled trials. Lancet 1993;342:1032-36.
- Rubenstein, LZ; Josephson, KR; Wieland, D; Englis, PA; Sayre,
SA; Kane, RL. Effectiveness of a geriatric evaluation unit. A randomized
clinical
trial. N Engl J.Med 1984; 311:1664-70.
- Instituto Nacional de Estadística (INEI). Perú; Estimaciones
y Proyecciones de población total, urbana y rural por años
calendario y edades simples, 1970 - 2025; Lima - Perú. 1996.
- Ministerio de la Mujer y Desarrollo Humano (MIMDES). Perfil socio
demográfico
de las personas adultas mayores, Lima - Perú 2003.
- Gestión Médica. Actualidad; lunes 2 a domingo 8 de
febrero del 2004.
- INTRA I. ("Desarrollando Respuestas Integradas de los Sistemas
de Cuidados de la Salud para una población de rápido envejecimiento")
Simposio OMS, IV Congreso Latinoamericano de Geriatría y Gerontología.
Chile, 2003.
- Gamarra, P; Gómez, M. La necesidad de la evaluación geriátrica
integral. Bol. Soc. Perú. Med. Interna 1997;10:143-52
- Varela, L. Valoración Geriátrica Integral. Propuesta de
Addendum a Historia Clínica. Tesis para optar por el titulo
de Doctor en Medicina. UPCH. 1999.
- Lisigurski, M; Varela, L; Ortiz, PJ. Valoración geriátrica
integral en una población de adultos mayores. Rev. Soc. Perú.
Med. Interna 2002;15(1):39-45.
- Villar, D; Varela, L; Chigne, O. Evaluación geriátrica
integral en pacientes hospitalizado y ambulatorio. Bol Soc Perú Med
Interna 2000;13:143-50.
- Ruiz, W. Frecuencia de síndromes y problemas geriátricos
en el adulto mayor no hospitalizado. Tesis para optar por el titulo de
Médico Cirujano. UPCH. 2001.
- Villalobos, AC; Escobar, MF. Perfil del adulto mayor en Chile, desarrollando
respuestas integradas de sistemas de cuidado de salud para una población
de rápido envejecimiento (INTRA), OPS/OMS, 2001.
- Reuben, DB; Mui, S; Damesyn, M. The Prognostic Value of Sensory Impairment
in Older Persons. J Am Geriatr Soc 1999; 47(8):930-5.
- Attebo, K; Mitchell, P; Smith, W. Visual acuity and the causes of
visual loss in Australia. The Blue Mountains Eye Study. Ophthalmology
1996;103:357-64.
- Keller, BK; Morton, JL; Thomas, VS. The Effect of Visual and Hearing
Impairments on Functional Status. J Am Geriatr Soc 1999;47(11):1319-25.
- Adelman, AM; Daly, MP. 20 Common problems in Geriatrics, McGraw-Hill,
2001:205-19.
- Varela, L. Principios de Geriatría y Gerontología; UPCH,
Lima - Perú; 2003;239-45.
- Tariq, SH; Morley, JE; Prather, CM. Fecal incontinence in the elderly
patient. Am J Med. 2003; 115 (3): 217-27
- Roberts, RO; Jacobsen, SJ; Reilly, ST. Prevalence of Combined Fecal
and Urinary Incontinence: A Community-Based Study. J Am Geriatr Soc
1999;47 (7):837-41.
- Geshman, K. The little back book of geriatrics; 1997;32-38.
- Hazzard, W; Reubin, A. Principles of geriatric medicine and gerontoly.
McGraw Hill; 1999;1535-46.
- Merino, R; Varela, L; Manrique de Lara, G. Evaluación del paciente
geriátrico hospitalizado, orientado por problemas: Estudio prospectivo
de 71 casos. Rev Med Hered 1992; 3(2):51-9.
- Hogan, DV; MacDonald, FA; Betts, J. A randomized controlled trial
of a community-based consultation service to prevent falls. Canadian
Medical
Association Journal 2001;165(5):537-43.
- Ortiz, P; Chávez, J; Varela, L. Delirio en el paciente adulto
mayor hospitalizado, presentación clínica y morbi-mortalidad;
Rev Soc Per Med Interna 2001:
- Lama, J; Delirio en el paciente que ingresa por emergencia. Prevalencia
y factores de riesgo. Tesis de Maestría en Medicina; UPCH.
2000.
- Marcantonio, ER; Simon, SE; Bergmann, MA. Delirium symptoms in post-acute
Care: prevalent, Persistent, and Associated with poor Functional
recovery. J Am Geriatr Soc 2003;51:4 -9.
- Chigne, O; Varela, L. Aplicación de la Escala de Norton para
evaluar el riesgo de ulcera de presión en pacientes adultos
mayores hospitalizados. Bol Soc Per Med 2000;13:78-84.
- Graumlich, JF; Blough, LS; McLaughlin, RG. Healing Pressure Ulcers
with Collagen or Hydrocolloid: A Randomized, Controlled Trial. J Am
Geriatr
Soc 2003;51:147-54
- Guerra, AM. Características sociodemográficas y clínicas
de la población geriátrica asistida en el INSM "HD-HN".
Anales de Salud Mental XI:43-62, Lima - Perú
- Chuang, KH; Covinsky, KE; Sands, LP. Diagnosis - related Group -
Adjusted hospital costs are higher in older medical patients with lower
functional
status. J Am Geriatr Soc 2003; 51(12):1729-34.
- Lisigurski, M. Valoración y evolución de la funcionalidad
en el paciente adulto mayor que es hospitalizado, Tesis para optar por
el titulo de médico cirujano, UPCH. 2001.
- Inui, TS. The need for an Integrated psychosocial Approach to research
on succesful Aging. Annals of Internal Medicine 2003; 139(5):391-94.
- Varela, L. Geriatría - primera parte, Valoración geriátrica
integral. DIAGNOSTICO 2003;42(2):73-80.
- Cobbs, EL; Duthie, EH. Geriatrics Review Syllabus Fifth Edition GRS5.
Blackwell Publish; Chapter 10: Prevention, 2003.
Trabajo de Investigación Financiado por la Fundación
Instituto “Hipólito Unanue” .
(*) Profesor Principal de la Universidad Peruana “Cayetano Heredia” (UPCH)
- Director IGERO - UPCH. Médico Internista
Geriatra del Hospital Nacional “Cayetano Heredia”(HNCH) -
Clínica San Felipe. (**) Profesor Auxiliar de la Universidad
Peruana “Cayetano Heredia” (UPCH) - Miembro Titular IGERO
- UPCH. Médico Internista Geriatra del Hospital
Nacional “Cayetano Heredia” (HNCH) - Clínica San Pablo.
(***) Miembro Correspondiente IGERO-UPCH. Médico
Internista Geriatra del Hospital Nacional “Sergio E. Bernales”. (****)
Programa de residentado de medicina de la
Universidad Peruana “Cayetano Heredia” (UPCH).
|