Radiocirugía Estereotáctica: El bisturí invisible
Drs. Andrés Plasencia Santa María (*), Aldo Berti Gaspard (*), Luis Pinillos Ashton (**),
Mayer Zaharia Bassam (**), César Picón Chávez (***)
La Radiocirugía Estereotáctica (RE) contemporánea combina la neurocirugía estereotáctica y la neuroimagenología, con las técnicas radioterapéuticas. La RE se emplea para el tratamiento de lesiones intracraneales benignas y malignas seleccionadas, donde el neurocirujano anticipa que la manipulación quirúrgica tendría un significativo riesgo de complicaciones. Esta tecnología mínimamente invasiva, fue desarrollada y aplicada por primera vez clínicamente en 1951 por el neurocirujano Lars Leksell y el radiobiólogo Björge Larsson en la Universidad de Upsala, Suecia. En el 2,003 esta sofisticada tecnología fue introducida por los autores en el Perú.
Principios fundamentales
El principio fundamental de la RE es entregar una elevada dosis única de radiación ionizante vía haces de fotones gamma (gamma knife), fotones X (Linac), o de partículas cargadas (sincrociclotrón), con precisión submilimétrica, a una porción relativamente pequeña y radiográficamente bien definida dentro del volumen intracraneal, constituido por tejido anómalo (volumen blanco), sin dañar el cerebro adyacente.
La alta dosis de radiación se logra por intersección de: 1) Múltiples haces finamente colimados convergentes (gamma knife), 2) Arcos intersectantes no coplanares (Acelerador Lineal, Fig. 1), 3) Uno o pocos haces estáticos que pasan por un punto en común (Sincrociclotrón). La aguda gradiente de dosis por fuera del volumen blanco permite que el cerebro normal reciba una dosis clínicamente insignificante de radiación.
| figura 1 |
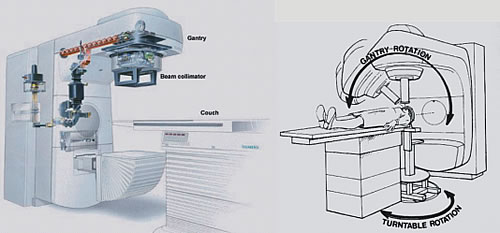 |
| Fig. 1. Los arcos intersectantes no coplanares emiten fotones X en ángulos sólidos de rotación del acelerador lineal de 6MeV los cuales convergen en el isocentro del volumen blanco donde se entrega una elevada dosis acumulativa de radiación. El Linac está dotado de colimadores radioquirúrgicos cilíndricos de varios calibres de acuerdo al diámetro de la lesión a tratar. |
Mientras la radioterapia convencional se basa en las diferencias de susceptibilidad entre el tejido tumoral y el cerebro sano a la radiación y de las ventajas del fraccionamiento, la RE entrega una alta y única dosis “ablativa“ a los bordes del “blanco“ con gran precisión y exactitud.
Desarrollo histórico
Los primeros pacientes de RE fueron tratados a partir de 1951, por síndromes obsesivo compulsivos y neuralgia del trigémino empleando múltiples haces de rayos X de 280 kV. En 1968 se instaló el prototipo de irradiación gamma generado por múltiples fuentes de Cobalto 60 (Gamma knife) en el Instituto Karolinska en Estocolmo, Suecia, para el manejo de síndromes de dolor intratable y de la enfermedad de Parkinson. En 1974 este mismo centro desarrolló la versión modernizada de este instrumento, el cual contiene 201 fuentes radioactivas. Sus aplicaciones clínicas se extendieron al manejo de tumores benignos y malignos y de malformaciones arteriovenosas. Esta tecnología se instaló luego en la Universidad de Pittsburg en 1987 y después en otros centros del globo.
Paralelamente a las tecnologías basadas en fotones (X y Gamma), se desarrolló la RE por haces de partículas subatómicas cargadas eléctricamente: protones y núcleos de Helio, generados por un sincrociclotrón de 185 MeV en la Universidad de Upsala, Suecia y luego en Berkeley y Harvard en los EE.UU., así como en Leningrado, en la antigua Unión Soviética. Debido al alto costo de la instrumentación y de la complejidad de este tipo de operaciones, el número de este tipo de centros es limitado a unos pocos en el mundo.
La RE con fotones X de 6 MeV generados por un acelerador lineal modificado fue instalada en 1986 en el Brigham and Women's Hospital de la Universidad de Harvard. Al presente, la RE basada en fotones: Gamma Knife y Stereoknife (Fig. 1), entre otros, constituyen las tecnologías prevalecientes en razón de su similar eficacia y menores costos. Sin embargo, en un tiempo de restricciones económicas, resulta oneroso y poco sostenible el recambio de las 201 fuentes de Cobalto 60 en el caso del Gamma Knife por lo que la alternativa racional para nuestro país fue radiocirugía por acelerador lineal (Linac).
(*) Servicio de Neurocirugía del Instituto Radiocirugía del Pácifico Stereoknife, Lima, Perú. Radioncología. (**) Servicio de Radioncología del Instituto
Radiocirugía del Pácifico Stereoknife, Lima,Perú (***) Servicio de Física Médica del Instituto Radiocirugía del Pácifico Stereoknife, Lima, Perú.
Aspectos radiobiológicos
El impacto radiobiológico de las radiaciones ionizantes se lleva a cabo en la molécula de DNA (ácido desoxirribonucleico) donde las ondas y partículas ionizantes producen rupturas de los enlaces de una o ambas de sus cadenas espiraladas las cuales a nivel cromosómico se traducen en rupturas, borramientos y substituciones (Fig. 2).
| figura 2 |
 |
| Fig. 2. La molécula de DNA es el blanco radiobiológico fundamental de las radiaciones ionizantes en la célula y el resultante daño a su genoma produce esterilización y subsiguiente apoptosis. |
Si las rupturas en la secuencia de bases del DNA no son reparadas, estas alteraciones en la información genética conducen a la incapacidad de la célula para reproducirse o a su muerte postmitótica (apoptosis) consiguiendo así el control de los tumores cerebrales, o, a la proliferación de la célula endotelial de las malformaciones arteriovenosas cerebrales logrando su obliteración (curación).
Está ampliamente aceptado que las diversas tecnologías disponibles para radiocirugía producen patrones idénticos en la distribución dosimétrica de la radiación absorbida y que no existe fundamento alguno para imaginar que los efectos terapéuticos o tóxicos de la radiación serían diferentes.
Aplicaciones clínicas
La RE se indica en casos seleccionados para lograr el control de tumores intracraneales benignos y malignos, al igual que para la curación de malformaciones arteriovenosas de localización crítica y profunda, donde el especialista anticipa que la microneurocirugía convencional tendría una probabilidad significativa de complicaciones neurológicas. Se emplea también en pacientes neuroquirúrgicos portadores de enfermedades asociadas que hacen que la cirugía conlleve un riesgo inaceptable.
| TABLA 1 |
| PACIENTES TRATADOS CON RADIOCIRUGÍA |
|
| MALFORMACIONES ARTERIOVENOSAS
CEREBRALES |
39 |
| TUMORES |
25 |
|
| TUMORES BENIGNOS |
9 |
Neurinoma del n. acústico
Quemodectoma yugulotimpánico
Macrodenoma hipofisiario
Meningioma |
3
3
2
1 |
| TUMORES MALIGNOS |
16 |
Glioblastoma multiforme
Gliosarcoma
Glioma del tronco cerebral
Astrocitoma supratentorial °III
Tumor de células germinales
Matástasis de CA de mama
Metástasis de melanoma
Metástasis de CA de pulmón |
7
1
1
2
1
1
2
1 |
| TOTAL |
64 |
|
La eficacia de la RE para obliterar malformaciones arteriovenosas no mayores a 3 cm de diámetro a dos años, es de alrededor del 80% con una probabilidad de complicaciones fijas del 3% (Fig. 3). Los excelentes resultados de la RE y su bajo índice de complicaciones en el tratamiento de tumores y malformaciones arteriovenosas cerebrales de situación crítica, han hecho que se emplee con más frecuencia que antes.
| figura 3 |
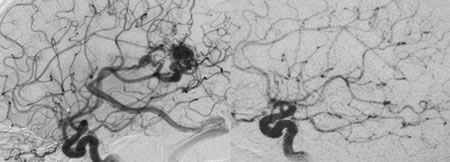 |
| Fig. 3. Malformación arteriovenosa cerebral situada en la corteza del lenguaje de comprensión. - Angiografía carotidea izquierda antes y 18 meses después de su tratamiento radioquirúrgico. Note la obliteración total o curación de la malformación con preservación completa del lenguaje. |
La cirugía no suele utilizarse en malformaciones ºIIIb, ºIV y ºV de Spetzler y Martin, cuya morbilidad asociada ha sido reportada entre el 44% al 57%. La embolización podría en algunos casos intentarse para reducir el volumen de la lesión, sin embargo, las complicaciones de este procedimiento van del 12,8% al 20%. Debido al bajo índice de complicaciones permanentes de la radiocirugía, en el caso de MAVs mayores de 3cm., pueden administrarse dos o más tratamientos radioquirúrgicos en un intervalo de varios meses, teniendo como blanco a dos subvolúmenes del nido malformativo, y de este modo optimizar el índice terapéutico. Aún así, debe señalarse que en el período de latencia para la obliteración de la MAV, el paciente está expuesto a los riesgos de hemorragia debido a la historia natural de la enfermedad (3 a 4% anual).
Meningioma
El crecimiento tumoral se detuvo en más del 90% de pacientes tratados con radiocirugía independientemente de la metodología utilizada. Los tumores han disminuido de volumen en dos tercios de los pacientes que han sido seguidos durante 2 ó 3 años. Estos resultados parecen prometedores, por lo menos en los estudios de seguimiento de 10 y 15 años, disponibles al presente.
Neurinoma
Se obtiene el control tumoral en 85-100% y regresión tumoral en 30-60 % de los casos en el primer año, resultados que se mantienen por lo menos 10 a 15 años. Ocurrieron complicaciones como hidrocefalia (3-4%) y pérdida de función de nervios craneales dependiendo del tamaño tumoral, dosis de radiación, técnicas de imagen y de planificación utilizada y de la longitud del nervio craneal irradiado.
Las tasas de preservación de la audición después de diferentes técnicas de RE para el neurinoma del acústico varían de forma amplia, en parte debido a las distintas las definiciones de audición útil y a las metodologías diferentes para calcular estas tasas. La audición se logra preservar en más del 70% de los pacientes, con menos de un 5% de afectación del facial o del trigémino, por lo general reversible (Lunsford, 1997), mientras que la cirugía no logra porcentajes superiores al 10-15% de preservación auditiva y ocasiona una afectación media de nervios craneales de casi el 20% (Fig. 4).
| figura 4 |
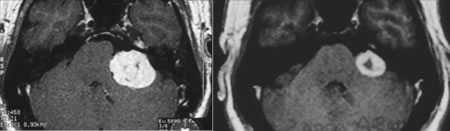 |
| Fig. 4. Neurinoma vestibular. Resonancia magnética antes y 24 meses después del tratamiento radioquirúrgico. Note marcada disminución del volumen y de la captación central del contraste con menor efecto de masa sobre el tronco cerebral. |
Metástasis
La RC aumenta la supervivencia, aunque el estado previo de los pacientes tiene importancia para el pronóstico funcional. La RE logra reducir o estabilizar el crecimiento tumoral (control local) en la mayoría de los casos. Sin embargo, este tratamiento debería seguir siendo considerado como paliativo. Se puede plantear la posibilidad de que la RC reemplace a la microcirugía en el caso de varias lesiones, con localizaciones críticas o profundas, y ademas porque la RE no tiene la morbilidad y mortalidad elevadas que pueda tener la cirugía (Fig. 5).
| figura 5 |
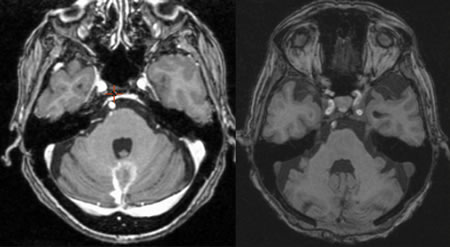 |
| Fig. 5. Melanoma maligno de vermis cerebeloso. Resonancia magnética antes y 3 meses después del tratamiento radioquirúrgico. Note desaparición de la lesión tumoral. |
Tumores de la región selar
La radiocirugía se indica en el tumor residual o recurrente, y en casos seleccionados, es una alternativa terapéutica a la microcirugía en el caso de los adenomas de hipófisis así como en el craniofaringioma. En este último, las tasas de sobrevivencia libre de crecimiento tumoral sólido o agrandamiento quístico a tres años es de 94% y 81% respectivamente. Adicionalmente, las técnicas de fraccionamiento con LINAC (radioterapia estereotáctica) es un tratamiento seguro y efectivo en el caso de grandes lesiones y/o en aquellos tumores en relación con el aparato óptico. Debido al respeto del tejido normal elocuente vecino (lóbulos temporales, hipotálamo, entre otros) que puede lograrse con las técnicas estereotácticas, las evaluaciones neuropsicológicas de seguimiento parecen demostrar ventajas de la radiocirugía al carecer de repercusiones neurocognitivas y del crecimiento a diferencia de la radioterapia convencional.
Tumores cerebrales primarios
La radiocirugía podría mejorar la sobrevida en pacientes seleccionados con glioblastoma multiforme. En gliomas recurrentes existen protocolos de optimización de selección del blanco en base a datos de espectroscopia por resonancia magnética. Hemos asistido a la regresión y al control de tumores recurrentes muy infiltrantes (Fig. 6) .
| figura 6 |
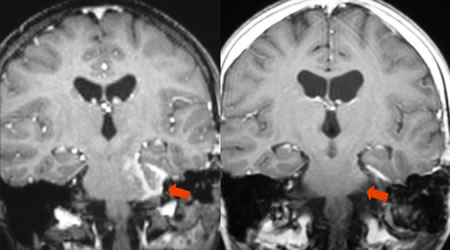 |
| Fig. 6. Meduloblastoma recurrente con infiltración del tronco cerebral. Resonancia magnética antes y 6 semanas después del tratamiento radioquirúrgico. Note reducción progresiva del volumen y desaparición de la infiltración tumoral y del efecto de masa. |
Resultados
Hemos tratado a 64 pacientes. Demostramos la curación de tres MAV luego de 6 a 18 meses del tratamiento, verificado por angioresonancia y angiografía de alta resolución. En los casos restantes comprobamos el proceso gradual de obliteración de la lesión. Sólo un caso resangró durante el período de latencia. Todas las lesiones benignas se hallan bajo control y en un neurinoma demostramos necrosis tumoral central (Fig. 4). Respecto a tumores malignos, los glioblastomas recidivados o recurrentes tuvieron sobrevida promedio de 8,4 meses. Los pacientes con lesiones metastásicas siguen vivos con lesiones tratadas controladas o desaparecidas (ver Fig. 5). Asistimos a la regresión precoz de un meduloblastoma recurrente de fosa posterior (Fig. 6).
Conclusión
Al presente, aparte de las consideraciones económicas y administrativas y del hecho que la tecnología de referencia para radiocirugía es el Gamma knife, concerniente a exactitud, dosis, energía, caída de la dosis, etc, no existen diferencias físicas significativas entre el Gamma knife y el Linac radioquirúrgico (Stereoknife, XKnife, etc.) y tampoco diferencias de orden clínico conforme lo demuestran los óptimos resultados en los primeros 64 pacientes tratados con esta última tecnología, operativa desde Junio del 2,003 en el Perú. Desafortunadamente, algunos argumentos empleados a favor de una u otra tecnología, son de orden comercial y no científico. A pesar de todo, la calidad de la radiocirugía estereotáctica seguirá dependiendo más del trabajo integrado de calificados especialistas multidisciplinarios neurocirujanos, neurorradiólogos, radioncólogos, físicos médicos y terapistas de radiación, que de la tecnología en particular empleada.
Omisión
En el número anterior del artículo “Tratamiento Moderno de Colectomía Laparoscópica para Lesiones Malignas y Benignas del Colon” del Dr. Eduardo Barboza y cols., Por error de transcripción se omitió el siguiente párrafo que dice: “Entonces recomendamos que los principios oncológicos”. Debiendo decir: “Entonces recomendamos que los grupos a realizar este tipo de cirugía lo hicieran respetando los principios oncológicos”;
asi mismo, se omitió el párrafo final:
“Ya no se admite que la resección laparoscópica del colon sea un procedimiento experimental. Hoy en día es una realidad que los cirujanos no pueden subestimar. Si en algún momento fueron temerosos de iniciarse en la técnica laparoscópica, y críticos severos ocultándose en argumentos teóricamente científicos, en la actualidad con los resultados a nivel mundial, con los que coincidimos en nuestra experiencia, tendrán que arriesgar su prestigio e iniciar un proceso de aprendizaje en cirugía laparoscópica básica, y posteriormente de avanzada para poder incursionar en el tratamiento moderno de las lesiones colónicas, por cirugía laparoscópica, dando pase a la nuevas generaciones de cirujanos e impulsando la docencia en el pre y post grado. Los pacientes así lo exigen”.
“Podemos concluir que nuestros resultados, aún cuando modestos en casuística, por las dificultades antes mencionadas, al igual que los reportados en la literatura mundial, confirman que la colectomía laparoscópica es un procedimiento quirúrgico seguro y factible que mejora la calidad de vida de los pacientes con patología maligna y benigna del colon y que debe fomentarse la enseñanza de esta técnica quirúrgica moderna como la alternativa ideal para los pacientes que reúnen las condiciones para su aplicación sin descartar la clásica técnica abierta que se utilizará cuando la primera no sea factible. El tratamiento quirúrgico cambió y no podemos detener el tren de la historia” .
Servicio de Neurocirugía del Instituto Radiocirugía del Pácifico Stereoknife, Lima, Perú. Radioncología. (**) Servicio de Radioncología del Instituto
Radiocirugía del Pácifico Stereoknife, Lima,Perú (***) Servicio de Física Médica del Instituto Radiocirugía del Pácifico Stereoknife, Lima, Perú. |
