Síncope Vasovagal: Metodología diagnóstica, patrones hemodinámicos, estrategia de manejo, implicancias clínicas y seguimiento a largo plazo en 150 pacientes
Ricardo Zegarra Carhuaz (1), Margot Luque Rodríguez (1), Rosa Boza Meléndez (1)
Resumen
Objetivos: Presentar nuestra experiencia en el diagnóstico del síncope vasovagal o cardioneurogénico, su tratamiento, las implicancias clínicas prácticas y su seguimiento a largo plazo. Antecedentes: El síncope es un síntoma relativamente frecuente y su evaluación y manejo es importante en la práctica clínica. Los patrones hemodinámicos observados durante su inducción, han sido sugeridos como una guía terapéutica, sin embargo en el momento no existe una estrategia de manejo definida y las recurrencias son frecuentes en el seguimiento. Material y métodos: Estudio prospectivo longitudinal de 150 pacientes con historia de por lo menos 02 episodios sincopales. Las edades oscilaron entre 05 y 73 años y 90 fueron de sexo femenino. El diagnóstico inicial se basó en la historia clínica detallada de los episodios, examen físico y un electrocardiograma y si los datos eran sugestivos de síncope reflejo vasovagal, se realizó el test de inclinación. Estos pacientes siguieron una estrategia de manejo no farmacológico e independiente del patrón hemodinámico sincopal. Se realizó un seguimiento promedio de 2 años y medio. Resultados: La prueba de inclinación fue positiva en 135 pacientes. Los patrones hemodinámicos fueron 105 con respuesta de tipo mixto, 22 cardioinhibitoria y 8 de tipo vasodepresor. Todos los pacientes recibieron tratamiento no farmacológico consistente en orientación, dieta, posturas, reeducación refleja y en el seguimiento hubo recurrencia sincopal en 15 (10%). Conclusiones: 1) La historia clínica detallada, el examen físico y un electrocardiograma normal nos permitió identificar un 90% de pacientes con un test de inclinación positivo lo que resulta de interés clínico. 2) El tratamiento no farmacológico e independiente del patrón hemodinámico de la prueba de inclinación, se asoció a un 90% de pacientes sin recurrencia en el seguimiento, lo cual también es de implicancia clínica, por lo que proponemos el mismo como primera opción de manejo en este particular grupo de pacientes.
Palabras clave: Test de inclinación, síncope vasovagal, patrón hemodinámico, tratamiento no farmacológico.
Abstract
Background: The syncope is a symptom somewhat frequent and its assessment is very important in the clinic practice. The hemodynamic features present during head-up tilt table testing were suggested as a therapeutic guide, however at the moment there is no a defined strategy of treatment and recurrence are frequents on the follow up. Objective: To show our experience in the assessment of the vasovagal syncope, as well its treatment, clinic implications and long-term follow up. Methods: 150 patients with at least two syncopal episodes (90 female: age, 5 to 73 years), were prospectively evaluated. The initial diagnostic was made on data from history, physical exam and standard electrocardiogram and then the patients underwent head-up tilt table testing. All patients undertaken non pharmacologic treatment (education, increasing fluid and salt intake, physical counter-manouvers, tilt training), regardless of hemodynamic features during syncopal symptoms. The patients were followed for recurrence evaluation. Results: 135 patients had a positive test. The syncope was mixed in 105 cases, cardioinhibitory in 22, vasodepressor in 8. 20 patients developed convulsive syncope and 18 prolonged ventricular asystole. After a mean follow up time of 2 and a half years, there were 15 (10%) patients with recurrent syncopal events. Conclusions: The initial evaluation (history, physical exam and normal electrocardiogram), was associated with 90% of patients with a positive tilt test, which is the clinic relevance. Non pharcologic treatment was associated with 90% of patients free of syncope durig the follow up period. For these reasons we suggest this approach as the firt line therapy in vasovagal syncope.
Key words: Tilt table testing, vasovagal syncope, hemodynamic features, non pharmacologic tretment.
Introducción
Síncope es definido como una pérdida súbita y transitoria de la conciencia y del tono postural con recuperación espontánea. Es un síntoma relativamente frecuente y su evaluación es un importante aspecto de la práctica clínica(1). Es responsable por el 3% de vistas a las salas de emergencia y hasta por el 6% de las admisiones hospitalarias anualmente(2, 3). El síncope vasovagal (SVV) también llamado cardioneurogénico es la causa más común de síncope, especialmente si no hay evidencia de cardiopatía estructural o enfermedad cardiovascular subyacente(4, 5). Es sugerido que al menos el 3% de la población puede experimentar un episodio sincopal durante un período de observación de aproximada- mente 25 años(1). Muchos individuos quienes presentan un episodio sincopal aislado, probablemente no procuran una atención médica. Sin embargo las recurrencias son comunes después de un episodio inicial y esta ocurre en aproximada- mente un 30%(6). En tales casos es más probable que el paciente busque atención médica. Cuando ocurre con injuria o en individuos con profesiones de alto riesgo (pilotos, conductores profesionales, cirujanos o médicos intervencionistas) o en atletas competitivos, una evaluación detallada se hace necesario en este particular grupo de pacientes.
En la evaluación diagnóstica estos pacientes (pts.) experimentan una batería de exámenes y pruebas dirigidas principalmente a identificar una potencial causa. Sin embargo, aun después de una extensa y costosa evaluación, una probable causa del síncope es encontrada en menos del 40% de casos(7). Aunque algunos investigadores creían que muchos de estos pts. experimentaban alteraciones transitorias e impredecibles del sistema nervioso autonómico lo que resultaba en hipotensión, bradicardia y síncope, no hubo un medio efectivo para reproducir tales episodios y en consecuencia confirmar el diagnóstico. Esto cambió cuando se introdujo en la práctica clínica el test de inclinación como una herramienta diagnóstica, la misma que producía una suficiente e intensa estimulación ortostática para descubrir personas predispuestas a episodios hipotensión y bradicardia mediádas autonómicamente(8).
El SVV puede ser provocado por períodos prolongados de pie, ejercicio intenso en ambientes calurosos, temor o miedo, disturbio emocional o dolor severo. Los síntomas presincopales incluyen debilidad, mareos, diaforesis, visión borrosa, náuseas, sensación de frío o calor y los signos pueden incluir palidez, bostezo, dilatación pupilar y nerviosismo. Estos signos y síntomas pueden ocurrir desde 30 segundos a varios minutos antes del episodio sincopal, sin embargo hasta un tercio de pts. especialmente el adulto mayor podrían tener poco o no prodrómos y en tales casos una injuria fisica podría resultar a consecuencia de la caída asociada al episodio sincopal. La pérdida de conciencia es usualmente breve (30 segundos a 5 minutos) pero podría ser más tiempo en el adulto mayor y algunos pts. podrían ocasionalmente tener movimientos convulsivos (“síncope convulsivo”). La recuperación es rápida sin un período post ictal aunque en el adulto mayor podría haber confusión por hasta unos 10 minutos del evento. Por lo anterior expuesto se desprende que la historia y el exámen clínico son centrales en el diagnostico(9), lo cual requiere descartar principalmente una enfermedad cardiovascular o neurológica.
Siendo el test de inclinación una prueba diagnóstica del SVV, las respuestas hemodinámicas (cardioinhibitoria, vasodepresora o mixta) observadas durante un test positivo sincopal, han sido sugeridas como una guía de tratamiento en estos pts., sin embargo en el momento no existe una estrategia de manejo definida y las recurrencias pueden ser frecuentes en el seguimiento.
En esta oportunidad presentamos nuestra experiencia en el diagnóstico del síncope vasovagal o cardioneurogénico, su tratamiento independiente del patrón hemodinámico presentado durante el test de inclinación, las implicancias clínicas prácticas y su seguimiento a largo plazo del mismo.
Material y métodos
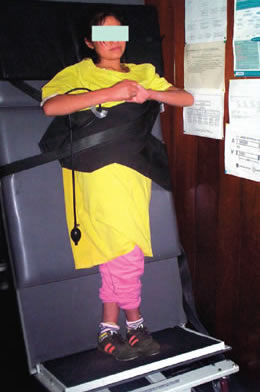
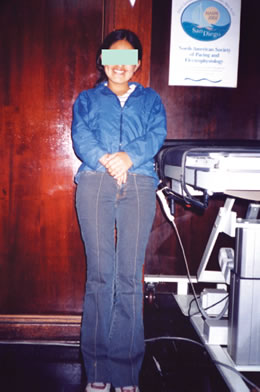
El presente es un estudio prospectivo longitudinal uni institucional desde Enero del 2002 a Enero del 2006, de 150 pacientes con historia de por lo menos 02 episodios sincopales. Las edades oscilaron entre 05 y 73 años y 90 fueron de sexo femenino. El diagnóstico inicial se basó en la historia clínica detallada de los episodios, exámen físico y un electrocardiograma. El paciente fue preguntado acerca de la frecuencia y circunstancias de cada evento incluyendo síntomas prodrómicos asi como factores precipitantes, tales como estado prolongado de pie, situaciones de stress emocional o dolor. También fue de valor la información brindada por los testigos del evento acerca de la duración de la pérdida de conciencia, cambios en la coloración de la piel y la presencia o no de actividad mioclóínica o tónico-clónica. El exámen clínico fue dirijido principalmente a descartar un soplo cardíaco o signos focales neurológicos que requirieran evaluacion adicional tal como ecocardiograma, tomografía cerebral. Un electrocardiorama convencional de 12 derivaciones fue tomado en todos los pts. poniendo atención al tipo de ritmo, duración del intervalo QT, disturbio de conducción intraventricular o aurículoventricular, bloqueo de rama derecha con elevación del segmento ST (Síndrome de Brugada), Ondas épsilon y alteración de repolarización en precordiales derechas (cardiomiopatía arritmogénica del ventrículo derecho), evidencia de isquímia miocárdica e hipertrofia ventricular. Si la historia clínica, el exámen físico y el electrocardiograma fueron normales y los datos eran sugestivos de síncope reflejo vasovagal, se realizó test de inclinación con consentimiento informado y previo ayuno durante toda la noche o por lo menos de 6 horas, mediante mesa basculante (HUT table modelo 96071) iniciándose con una fase de reposo de 5 a 10 minutos seguido de una fase de inclinación de 70 grados durante 45 minutos y si el test era negativo, se continuá con una fase farmacológica o de sensibilización con 400 microgramos de nitroglicerina sublingual o isoproterenol 1 a 3 microgramos por minuto, durante un tiempo adicional de 20 minutos. El test fue terminado por la presencia de síntomas con evento sincopal o hasta terminar el protocolo. La prueba fue considerada positiva por la presencia principalmente de síncope, ante el cual el paciente fue retornado a la posición supina con recuperación rápida y progresiva del evento sincopal, permanecuiendo en dicha posición por un tiempo de 10 minutos lo cual enmarcó la fase de recuperación del test. Estos pacientes siguieron una estrategia de manejo no farmacológica e independiente del patrón hemodinámico presentado durante el test de iclinación positivo. Esta estrategia consistió de orientación acerca de la naturaleza de la enfermedad, su carácter generalmente benigno, la posibilidad de remisión espontánea sobre todo en niños, su potencial fisiopatología, dieta con un incremento de la ingesta de sal (7 a 10 gramos al día) y agua (1.5 a 2.5 litros por dia), contramaniobras físicas (cruzamiento de extremidades inferiores con tensión muscular de las mismas y de la región glútea (Figura 1), asociado a maniobra de asir los dedos de la mano y realizar contrapresión) y reeducación refleja (“tilt training”), consistente en períodos de reposo sobre los hombros contra la pared con los pies juntos y con una separación de 15 a 20 centímetros de la pared durante 20 a 30 minutos (Figura 2). Se realizó un seguimiento promedio de 2.5 años.
 |
|
 |
| Figura 1.- Muestra una paciente de 15 años de edad con historia de síncope recurrente, la misma que tuvo test de inclinación positivo con respuesta hemodinámica mixta sincopal. La paciente fue educada para realizar contramaniobras físicas al inicio de los síntomas prodrómicos mediante cruzamiento de miembros inferiores con tensión muscular hasta la región glútea y efectuando contrapresión de las manos y brazos, tal como se muestra en la figura. En el seguimiento de un año y medio 2 episodios sincopales fueron abortados al practicarse dichas maniobras. |
|
Figura 2.- Muestra lo que denominamos reeducación refleja ( tilt trainig”) para desensibilización del paciente de los efectos del “stress” ortostático. Esto se puede realizar en casa apoyando los hombros sobre la pared con ligera inclinación del cuerpo de manera que los pies queden separados 15 a 20 centímetros de la misma, tal como se muestra en la figura. El tiempo recomendado es de 20 a 30 minutos incentivándose la realización de los mismos de manera diaria. La actividad autonómica refleja anormal del síncope cardioneurogénico puede ser controlada por un programa contínuo de “tilt training” sin la administración de drogas. |
Resultados
La prueba de inclinación fue positiva en 135 pacientes (90%) con un tiempo medio de presentación del evento sincopal de 26 minutos (rango 8-44 minutos). Los patrones hemodinámicos fueron 105 con respuesta de tipo mixto (77.7%) (Figura 3), 22 de tipo cardioinhibitorio (16. 3%) y 8 de tipo vasodepresor (5.9%). Veinte pacientes (14.8%) presentaron síncope convulsivo y 18 (13.3%) asistólia prolongada. Un patrón hemodinámico de tipo mixto fue definido por la presencia de hipotensión asociada a bradicardia mayor de 40 latidos por minuto, un patrón de tipo cardioinhibitorio fue definido fundamentalmente por la presencia de asistólia mayor o igual a 3 segundos o bradiacardia con una frecuencia cardíaca de 40 latidos o menos por más de 10 segundos y un patrón de tipo vasodepresor fue definido fundamentalmente por la presencia de hipotensión sin bradicardia significativa. Asistólia prolongada (Figura 4) fue definida como aquella con una duración mayor o igual a 5 segundos.
 |
| Figura 3.- Muestra el trazado de una paciente de 08 años quien presentó una respuesta de tipo mixta (hipotensión más bradicardia) durante la prueba de inclinación. Nótese en la parte superior taquicardia sinusal la misma que precedió al inicio de los síntomas, seguida de bradicardia sinusal que progresa a disociación auriculoventricular con ritmo de la unión y finalmente recuperación del comando sinusal con el retorno de la paciente a la posición supina. |
| |
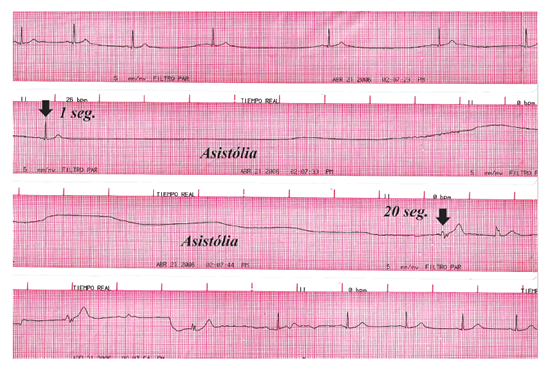 |
| Figura 4.- Muestra el trazado de una paciente de 24 años con historia de 10 episodios sincopales previo a la prueba de inclinación, la que fue positiva a los 8 minutos post administración de nitroglicerina sublingual. Nótese en la parte superior bradicardia sinusal seguida de manera abrupta por asistólia prolongada de 20 segundos (flechas) y la misma que termina con un ritmo de escape ventricular y luego recuperacion del ritmo sinusal con el retorno a la posición supina. En el seguimiento de un año no ha presentado recurrencia bajo tratamiento no farmacológico. |
| |
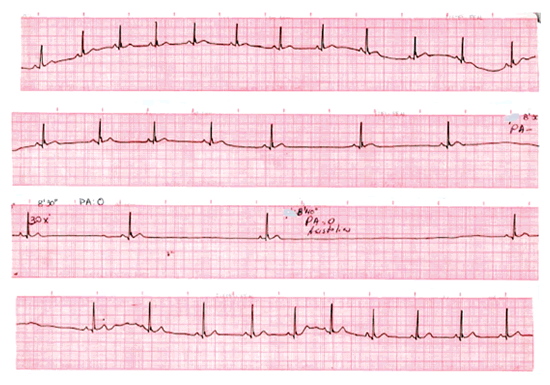 |
| Figura 5c.- Muestra el trazado de una paciente de 08 años quien presentó una respuesta de tipo mixta (hipotensión más bradicardia) durante la prueba de inclinación. Nótese en la parte superior taquicardia sinusal la misma que precedió al inicio de los síntomas, seguida de bradicardia sinusal que progresa a disociación auriculoventricular con ritmo de la unión y finalmente recuperación del comando sinusal con el retorno de la paciente a la posición supina. |
Cabe destacar que un paciente presentó asistólia durante 48 segundos requiriendo reanimación cardíaca y que fue motivo de publicación previa(10). En los pts. que presentaron actividad convulsiva (Figura 5a, 5b, 5c) durante el episodio sincopal provocado por el test de inclinación, esta se presentó como es su característica después de la pérdida de conciencia y con una duración de sólo algunos segundos. La prueba fue positiva de manera basal en 38 (28.14%), con nitratos en 74 (54.8%) y con isoproterenol en 23 pacientes (17%). Todos los pacientes recibieron tratamiento no farmacológico consistente de orientación, dieta, posturas o contramaniobras físicas, reeducación refleja y en el seguimiento promedio de 2 años y medio (rango de 1 a 4 años) hubo 15 recurrencias (10%) incluídos aquellos con test de inclinación negativo y que tuvieron la misma estrategia de tratamiento. En cuanto a las recurrencias, esta se presentó en 6 con test de inclinación positivo y en 9 con test negativo. No hubo complicaciones mayores durante la prueba de inclinación, salvo aquel episodio de asistólia muy prolongada pero de resolución rápida y satisfactoria.
Discusión
El síncope vasovagal o cardioneurogénico es el más común del grupo de los síncopes reflejos (mediados neuralmente) y que es caracterizado por una falla súbita del sistema nervioso autonómico para mantener la presión arterial y algunas veces la frecuencia cardíaca en un nivel suficiente para mantener la perfusión cerebral y el estado de conciencia. Aunque la causa es aun controversial, se cree que el síncope ocurre en personas con predisposición a tal condición como un resultado de una excesivo almacenamiento de volumen a nivel periférico especialmente en las extremidades inferiores y a nivel abdominal, lo que causa una caída súbita en el retorno venoso. Esto resulta en un estado de hipercontractilidad en una cámara menos llena, lo cual activa unos mecanoreceptores con incremento del tráfico neural aferente hacia el cerebro similar a una condición vista en hipertensión, lo que provoca una respuesta paradójica con bradicardia y disminución de la resistencia vascular periférica, teniendo como consecuencia y secuela, hipoperfusión cerebral con isquémia global transitoria y pérdida de conciencia.
La prueba de inclinación es el único método para el diagnóstico de síncope cardioneurogénico que ha experimen- tado una evaluación rigurosa(11). La especificidad de un test negativo de manera basal no sensibilizado con una angulación de 60 a 70 grados es de aproximadamente de 90% (falso positivo de 10%) y su sensibilidad es incierta con una amplia variabilidad(11-13). Una potencial limitación del test es que los cambios en la frecuencia cardíaca y efectos hemodinámicos observados durante la prueba, podrían no ser los mismos que durante un evento espontáneo clínico como los documentados por dispositivos tipo Holter implantable(14, 15).
En la serie presentada por nosotros la prueba de inclinación fue positiva en 135 de 150 pts. con una sensibilidad del 90%. Esto difiere de lo descrito en la literatura(8,16-21) lo cual le da una utilidad diagnóstica muy variable con un rango entre 32 a 85%. Esto es básicamente a que no existe un protocolo definido y esto varía de laboratorio a otro con diferentes ángulos de inclinación, duración variable del test, uso o no de fármacos para sensibilizar la prueba, el tipo de fármaco utilizado, pacientes con síncope de origen no determinado o pts, con síncope sospechado vasovagal.
De otro lado es conocido que la historia clínica junto con el exámen físico son, por lo general, las primeras y más productivas herramientas de diagnóstico, produciendo entre un 49% y un 85% de los diagnósticos de síncope(4, 22).
En nuestra serie, todos nuestros pts. fueron a la prueba de inclinación sólo después de una evaluación inicial (historia clínica detallada, exámen clínico normal y electrocardiograma normal) con una fuerte sospecha clínica vasovagal, obteniéndose sólo 15 pts. (10%) con una prueba de negativa lo cual es de implicancia clínica.
En cuanto al tratamiento, ha sido sugerido los patrones hemodinámicos observados durante la prueba de inclinación, como una guía terapéutica, sin embargo como fue mencionado lineas arriba muchas veces la respuesta hemodinámica y el patrón de frecuencia cardíaca no es el mismo durante un episodio síncopal espontáneo. De otro lado, aunque una variedad de agentes farmacológicos (betabloquedores, fludrocortisona, inhibidores selectivos de la recaptación de serotonina, midodrine) son usados para prevenir recurrencias de síncope vasovagal(23), existen a la fecha datos limitados de ensayos clínicos randomizados, controlados que soporten su uso y hasta el momento ninguna droga ha sido aprovada por la administración de alimentos y drogas (FDA) de los Estados Unidos de Norteamérica para esta indicación específica. Por tal razón nuestra aproximación inicial en todos nuestros pts. fue de tipo no farmacológica e independiente del patrón hemodinámico y de la extensión de la asitolia, con una recurrencia del 10% en un seguimiento promedio de 2 años y medio, lo cual es de implicancia clínica.
En los casos en los cuales el síncope ocurre sólo en circunstancias excepcionales, el manejo primario requiere educación del paciente y la familia en cuanto a la naturaleza del desorden y los factores precipitantes que deberian ser evitados.
Recientemente ha sido propuesto la contracción isométrica de los brazos y piernas como un potencial método para abortar el síncope vasovagal recurrente, maniobra la cual genera activación de la bomba muscular esquelética aumentando el retorno venoso.
En un estudio(24) 21 pts. incrementaron su presión arterial sistólica media de 65 a 106 mmHg y abortaron el síncope mediante cruzamiento y tensión muscular de los miembros inferiors durante la prueba de inclinación en un estado inminente presincopal. Otro estudio(25) mostró que la maniobra de hacer puño con las manos y tensión de los brazos por 2 minutos al inicio de los síntomas, incremento la presión arterial sistólica lo que no ocurrió en aquellos pts. que no realizaron dicha maniobra.
Nuestra estrategia es combinada orientándosele al paciente en caso de síntomas prodrómicos, cruzar los miembros inferiores y realizar tensión muscular incluida la región glútea, asociado a asir los dedos de las manos y realizar contratensión.
También ha sido propuesto como una estrategia no farmacológica lo que nosotros denominamos reeducación refleja (“tilt training”), arriba ya descrito y que ejercería una especie de dessensibilización del paciente a los efectos de “stress” ortostático(26).
Conclusiones e implicancias clinicas: 1) La historia clínica detallada, el exámen físico y un electrocardiograma normal nos permitió identificar un 90% de pacientes con un test de inclinación positivo. Esto tiene inplicancia, ya que en los centros que son la gran mayoría en nuestro medio que no cuentan con esta herramienta diagnóstica, una evaluación inicial con estos parámetros nos permite asumir con una alta probabilidad el diagnóstico de síncope vasovagal. 2) El tratamiento no farmacológico e independiente del patrón hemodinámico durante la prueba de inclinación, se asoció a un 90% de pacientes sin recurrencias en el seguimiento, por lo que proponemos el mismo como primera opción de manejo en los pacientes con síncope vasovagal sospechado o confirmado por la prueba de inclinación.
Conclusión
Los niveles de presión arterial se incrementaron en relación directa al incremento de la circunferencia abdominal y al índice de masa corporal. La hipertensión es más frecuente en los obesos centrales que en los que tienen circunferencia abdominal normal.
Bibliografía
- Savage DD, Corwing L, McGee DL et al. Epidemiologic features of isolated syncope: the Framingham study. Stroke 1985;16:626-629.
- Day SC, Cook EF, Fundenstein H et al. Evaluation outcome of emergency room patients with transient loss of consciousness. Am J Med 1982;72:15-23.
- Martin GJ, Adams SL, Martin HG et al. Prospective evaluation of syncope. Ann Emerg Med 1984;13:499-504.
- Kapoor WN, Karpf M, Wieand S et al. A prospective evaluation and follow-up of patient with syncope. N Engl J Med 1983;309:197-204.
- Bendit DG, Remole S, Milstein S et al. Syncope: causes, clinical evaluation and current therapy. Annu Rev Med 1992;43:283-300.
- Kapoor WN. Evaluation and outcome of patients with syncope. Medicine 1990;69:160-175.
- Calkins H, Byrne M, El-Atassi R et al. The economic burden of unrecognized vasodepressor syncope. Am J Med 1993;95:473-479.
- Kenny RA, Ingram A, Sutton R et al. Head up tilt: a useful test for investigating unexplained syncope. Lancet 1986;1:1352-1355.
- Linzer M, Yang EH, Kapoor WN et al. Diagnosing syncope. 1. Value of history, physical examination, and electrocardiography: Clinical Efficacy Assessment Project of the American College of Physicians. Ann Intern Med 1997;126:989-996.
- Zegarra R. Respuesta cardioinhibitoria con asistólia prolongada y reanimación cardíaca durante test de inclinación: ¿un signo de mal pronóstico? Revista Peruana de Cardiología. Mayo-Agosto 2004;30(2).
- Grubb BP, Kosinski D. Tilt table testing: concepts and limitations. Pacing Clinic Electrophysiol 1997;20:781-787.
- Benditt DG, Ferguson DW, Grubb BP et al. Tilt table testing for assessing syncope. J Am Coll Cardiol 1996;28:263-275.
- Natale A, Akhtar M, Jazayeri M et al. Provocation of Hypotension during head-up tilt testing in subjects with no history of syncope or presyncope. Circulation 1995;92:54-58.
- Krahn AD, Klein GJ, Yee R et al. Randomized assessment of syncope trial:Conventional diagnoctic testing versus a prolonged monitoring strategy. Circulation 2001;104:46-51.
- Zegarra R. Síncope recurrente de orígen no determinado: rol del holter implantable subcutáneo. Revista Peruana de Cardiología Enero-Abril 2003;29(1).
- Abi-Samra F, Maloney JD, Castle L et al. The uselfuness of head-up tilt testing and hemodynamic investigations in the workup of syncope the unknown origin. PACE 1988;11:1202-1214.
- Almquist A, Goldenberg IF, Milstein S et al. Provocation of bradycardia and hypotension by isoproterenol and upright posture in patients with unexplained syncope. N Engl J Med 1989;320:346-51.
- Strasberg B, Rechavia E, Sagie A et als. The head-up tilt table test in patients with syncope of unknown origin. Am Heart J 1989;118:923-927.
- Raviele A, Gasparini G, Dipede F et al. Usefulness of head-up tilt test in evaluating patients with syncope of unknown origin and negative elctrophysiologic study. Am J Cardiol 1990;65:1322-132.
- Fitzpatrick A, Theodorakis G, Sutton R et al. The incidence of malignant vasovagal syndrome in patients with recurrent syncope. Eu Heart J 1001;12:389-404.
- Sra JS, Anderson AJ, Sheikh SH et al. Unexplained syncope evaluated by electrophysiologic studies and head-up tilt testing. Ann Intern Med 1991;114:1013-1019.
- Kapoor WN. Diagnostic evaluation of syncope. AM J Med 1991;90:91-106.
- Brignole M. Randomized clinical trials of neurally mediated syncope. J Cardiovasc Electrophysiol 2003;14:Suppl:S64S69.
- Krediet CT, van Dijk N, Linzer M et al. Management of vasovagal syncope controlling or aborting faints by leg crossing and muscle tensing. Circulation 2002;106:1684-1689.
- Brignole M, Croci F, Menozzi C et al. Isometric arm counter-pressure maneuvers to abort impending vasovagal syncope. J Am Coll Cardiol 2002:40:2053-2059.
- Hector H, Reybrouck T, Heidbuchel H et als. Tilt training: a new treatment for recurrent neurocardiogenic syncope or severe orthostatic intolerance. Pacing Clin Electrophysiol 1998;21:193-196.
1 Sector de Electrofisiología clínica e intervencionista. Departamneto de Cardiología, Instituto Nacional del Corazón (INCOR), EsSalud Lima- Perú.
|