Tuberculosis multidrogoresistente extensamente resistente
La resistencia antimicrobiana es un fenómeno común a todos microorganismos, formando parte de su respuesta frente a la agresión externa; en este caso, la tuberculosis (TB) resistente es una respuesta defensiva del M. tuberculosis frente a los antimicrobianos.
El tratamiento para el M. tuberculosis requiere de un esquema combinado de tres o cuatro drogas, por lo que la resistencia aislada a una de ellas, no necesariamente va a generar un fracaso terapéutico, sin embargo todos los medicamentos antituberculosos, no son igualmente eficaces, por lo que la resistencia a las drogas más eficaces, debilitan profundamente el esquema y sí llevarían al fracaso del esquema. Así se define Tuberculosis multidrogo resistente (TB MDR) cuando existe resistencia a isoniacida (INH) y rifampicina (RFP), y Tuberculosis extensamente resistente (TB XDR) cuando además de las mencionadas, existe resistencia a una quinolona y a una droga inyectable. En el primer caso se falla al esquema de primera línea, y en el segundo caso se falla al esquema de segunda línea.
Estas formas de resistencia, se encuentran muy extendidas en el mundo, dificultando el control de la TB en los últimos 20 años a nivel mundial. La TB es considerada una enfermedad reemergente y un problema de salud pública mayor. A pesar del esfuerzo de la comunidad internacional en la mayor asignación de fondos, el desarrollo de nuevos métodos diagnósticos, y la investigación en nuevas drogas, el panorama para el control de la TB no se ve claro a mediano plazo.
La resistencia a los medicamentos anti-TB es de tipo cromosómica, y fue descubierta tempranamente en los años 50s, siendo observada primariamente frente a la STM (1). Luego se apreció que la combinación de fármacos, hacia posible la eficacia terapéutica de los esquemas de medicamentos (2,3), surgiendo así la 1ra base bacteriológica de la terapéutica en TB «combinación de fármacos», que evitaba la selección de cepas resistentes. Así mismo, se apreció una mayor frecuencia de recaídas ante la descontinuación temprana de los esquemas, por lo que la «extensión de la duración del tratamiento» es considerada la segunda base terapéutica de la TB, la cual podía llegar a extenderse a 12 meses o más (4). La aparición de la RFP, en asociación a los otros fármacos (en especial a la INH) logra un esquema potente, por lo que el esquema se reduce a 6 meses, dando paso al llamado Esquema 1 de la Organización Mundial de la Salud (OMS), sobre el cual descansa la Estrategia DOTS (Directly Observed Treatment Short-course) (5). Es importante recordar que la estrategia DOTS considera para su buena aplicación, un compromiso político de los gobernantes para garantizar la disponibilidad de las pruebas de diagnóstico y medicamentos, así como la aplicación del tratamiento de manera supervisada, todo ello para garantizar un tratamiento eficiente y evitar la resistencia. Por ello se buscó expandir la Estrategia DOTS a nivel mundial (6) . Sin embargo, a pesar de los esfuerzos, la TB MDR surge en todos los continentes y se expande, aun en los lugares donde la estrategia DOTS se aplicaba con eficiencia; por lo que la OMS ve la necesidad de propiciar el tratamiento con drogas de 2da línea para pacientes en esta condición. Así mismo, debido al elevado costo del tratamiento, se generan mecanismos que facilitan el acceso a drogas de segunda línea, bajo supervisión y control el cual está a cargo del Comité de Luz Verde (7), sin embargo este esfuerzo, también tiene sus limitaciones y aparece la TB XDR (8-10). Es por ello, que se considera insuficiente la sola aplicación de la estrategia DOTS para el control de la TB en el Mundo, y se comienzan a adicionar nuevas estrategias (11,12). Sin embargo, la mayor parte de ellas siguen considerando un fuerte enfoque biomédico, que hasta el momento no ha mostrado eficacia en los países pobres del mundo (13).
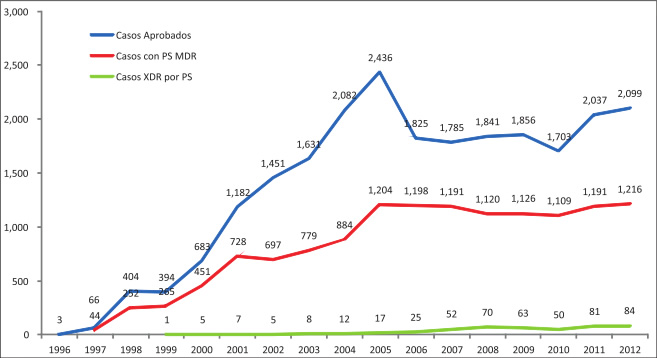
En el Perú, se desconoce exactamente cuándo fue el 1er caso TB MDR, sin embargo se registran los casos desde 1997, apreciándose un crecimiento sostenido hasta el 2004, momento desde que se mantiene constante la incidencia anual (Figura 1); cifras que nos identifican como el país con mayor número de casos de TB MDR en las Américas (9). Por otro lado, la TB XDR se registra desde 1999, y hasta la fecha son 494 casos reportados (Tabla 1) (14). Las Ciudades de Lima y Callao concentran el 80% de los casos de TB MDR y en 89.4% de TB XDR del país (14).